что такое невус на ногте
Что такое невус на ногте
Определение. Невусы в виде продольной меланонихии, расположенные вдоль ногтевой пластинки.
Возраст и пол. Невус возникает в том же возрасте, как и обычные родинки. Половых различий нет. Продольная меланонихия, вызванная меланоцитарным невусом или меланотическим пятном, иногда может возникнуть и после 30 лет.
Этиология и патогенез невуса ногтевого ложа. Продольную меланонихию могут вызвать следующие причины: повышенное содержание меланина в клетках базального слоя эпидермиса за счет чрезмерной активности меланоцитов без увеличения их количества (меланотическое пятно и другие факторы); доброкачественная пролиферация меланоцитов (лентиго, меланоцитарный невус); рост меланомы. Продольная меланонихия у детей почти всегда является меланоцитарным невусом (пограничным или смешанным) или меланотическим пятном.
Клиника. Невус, как правило, располагается на одном пальце в виде продольной коричневой или черной линии, идущей вдоль ногтевой пластинки, шириной 1—4 мм.
Диагноз невуса ногтевого ложа устанавливается по клиническим и анамнестическим данным, а также при динамическом наблюдении за меланоцитарным невусом ногтевого ложа. При сомнении в доброкачественном характере подногтевого поражения необходимо проведение биопсии.
Дифференциальная диагностика невуса ногтевого ложа. При возникновении продольной меланонихии необходимо проводить дифференциальную диагностику прежде всего между меланоцитарным невусом, лентиго, меланотическим пятном и подногтевой меланомой. У детей продольная ме-ланонихия, как правило, представлена доброкачественным пигментным поражением. О подногтевой меланоме у детей в литературе сообщается крайне редко.
В основном она была выявлена у темнокожих детей и лиц, проживающих в Азии. Однако в настоящее время появились публикации о возникновении подногтевой меланомы in situ у светлокожих детей.
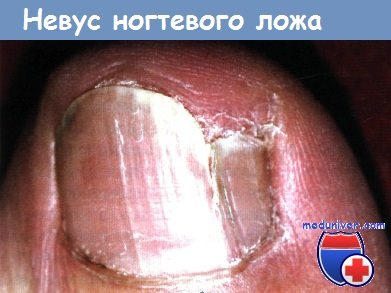
В 11-12 лет возникла продольная пигментная полоса.
В 35-40 лет она обесцветилась, но возникло расщепление ногтевой пластинки.
A. Tosti с соавторами в 2012 г. описали 2 случая возникновения данного злокачественного процесса у мальчика 6 месяцев (фототип кожи I) и девочки 11 лет (фототип кожи II). Для клиницистов наличие меланонихии у детей представляет собой серьезную диагностическую проблему. Это вызвано тем, что достоверных клинических, дерматоскопических и гистологических критериев, обеспечивающих четкое разграничение доброкачественного пигментного поражения и меланомы in situ у детей, нет.
При доброкачественной меланоцитарной гиперплазии у детей иногда наблюдаются клинические и дерматоскопические признаки, которые считаются у взрослых людей возможными проявлениями подногтевой меланомы.
У взрослых тревогу вызывают неоднородные по цвету полосы, которые имеют размытые боковые границы, а также наличие трещин и разделение ногтевой пластины, быстрое расширение полосы, увеличение или уменьшение пигментации с течением времени. Эти признаки могут встречаться у детей с меланонихией при лентиго и меланоцитарном невусе из-за активации меланоцитов матрицы ногтя.
Они у детей не считаются показателями для хирургического иссечения очага поражения, но требуют тщательного наблюдения и, возможно, проведения биопсии. О подногтевой меланоме у взрослых свидетельствуют и другие клинические признаки: возникновение пигментации после 30—40 лет (она появляется внезапно и травматический фактор исключен); полоса имеет треугольную форму; пигментация не только на ногтевом ложе, но и на коже вокруг; дистрофия или разрушение ногтевой пластинки с кровотечением в области пигментации; локализация на одном и/или двух и/или трех пальцах; в анамнезе у пациентов меланома.
Кроме того, дифференциальный диагноз между доброкачественной меланоцитарной гиперплазией и подногтевой меланомой in situ у детей часто является серьезной проблемой даже для патоморфологов, потому что большинство исследований в этой области выполнялись только у взрослых. У детей при меланоцитарном невусе ногтевого ложа часто присутствуют слабовыраженные миграция меланоцитов в вышележащие слои эпидермиса и клеточная атипия.
Дифференциальный диагноз между меланомой in situ, меланоцитарным невусом и лентиго ногтевого ложа основан на присутствии при меланоме большого количества атипичных меланоцитов, слияния гнезд и педжетоидного распространения клеток в супрабазальные эпидермальные слои. Кроме того, дифференциация между этими диагнозами проводится и по количественным гистологическим признакам: при меланоме in situ у взрослых отмечается высокая плотность меланоцитов на миллиметр (> 40), у детей такие параметры не оценивались.
Кроме того, меланоцитарный невус ногтевого ложа дифференцируют с другими доброкачественными заболеваниями, которые могут вызвать продольную меланонихию. Она может быть результатом выработки меланина меланоцитами (без увеличения их количества) матрицы у людей с темным цветом кожи (лица негроидной расы, средиземноморского происхождения и другие). Расовая меланонихия имеет ширину пигментации, как правило, от 1 до 4 мм, реже до 6 мм. Она обычно возникает на двух—пяти пальцах, реже на одном пальце кисти, на стопах возможно поражение от одного до десяти пальцев.
Продольная меланонихия может иметь микотическую природу. Ширина полосы составляет, как правило, менее 4 мм. Она имеет белые или желтоватые оттенки, но могут быть и другие цвета (коричневый, оранжевый). Могут поражаться от двух до пяти пальцев стоп. Дистальный боковой подногтевой онихомикоз остается наиболее распространенной формой грибковой инвазии. Его основными особенностями являются онихолизис с гиперкератозом и различные формы диспигментации.
Продольную меланонихию вызывают травмы. Травма с образованием гематомы остается наиболее распространенной причиной меланонихии, которая обычно имеет темно-коричневый или черный цвет. Кроме того, посттравматическая мела-нонихия может образоваться при ношении тесной обуви вследствие повторных потертостей и трений. Данная меланонихия образуется, как правило, на одном пальце. Пигментацию ногтей может вызвать также кусание ногтей. Этот вид пигментации ногтей постепенно разрешается после того, как травмирующие факторы исчезают.
Продольная меланонихия может быть связана с воспалительными заболеваниями кожи. Этот тип пигментации может возникать при красном плоском лишае, псориазе, гнойничковых заболеваниях. Также меланонихия может обнаруживаться при синдромах Ложье—Хунцикера, Пейтца—Егерса, у пациентов с ВИЧ-инфекцией, черным акантозом, красной волчанкой и склеродермией.
Продольные меланонихии возникают в результате применения различных препаратов. Некоторые препараты могут активировать меланоциты матрицы ногтей и способствовать повышению количества меланина. Это приводит к появлению нескольких продольных и/или поперечных полос на ногтевой пластинке разного цвета от светло-коричневого до черного. При этом может поражаться один ноготь или несколько. Возможна пигментация всей ногтевой пластинки. Индуцированная наркотическими препаратами меланонихия появляется чаще всего через 3—8 недель после начала применения данного средства.
Эта пигментация, как правило, обратима в течение 6—8 недель, но может сохраняться несколько месяцев после прекращения применения наркотиков. Кроме того, продольную меланонихию вызывают зидовудин (ретровир), некоторые химиопрепараты, псорален, антималярийные средства. Лучевая терапия также может приводить к подногтевои пигментации.
Продольные меланонихии могут развиться при дефиците витамина В12 или фолиевой кислоты. Пигментация, как правило, имеет голубовато-черный цвет. Кроме того, может пигментироваться кожа над суставами и дистальными фалангами пальцев. Этот тип пигментация ногтей полностью обратим после лечения витамином В12 или фолиевой кислотой.
Течение и прогноз невуса ногтевого ложа. Возникнув в детском возрасте, невус ногтевого ложа с течением времени может претерпевать изменения. С возрастом продольная пигментная полоса может обесцветиться и возникнуть расщепление ногтевой пластинки. Остается нерешенным вопрос: подногтевая меланома in situ у детей является процессом de nova или же имеется возможность злокачественной трансформации меланоцитарного невуса ногтевого ложа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Меланома ногтя
Меланома ногтя – форма злокачественного новообразования, которое встречается крайне редко. По названию понятно, что локализация проблемы – подногтевая область пальца (как на руках, так и на ногах).
Как начинается и проявляется заболевание
Развитие болезни начинается с ногтевого ложа. Обычно она проявляет себя темным (коричневым либо черным) пятном или полосой. Постепенно размеры образования увеличиваются, захватывая всю ногтевую пластину, затем мягкие ткани, кость пальца. Опасность такого типа в том, что она склонна к агрессивному развитию, а потому очень сложно лечится.
Причины заболевания
Если другие виды меланомы часто связаны с избыточным воздействием солнца, то здесь ситуация кардинально иная. Чаще всего онкология подобного типа развивается на пальцах ног, постоянно защищенных от солнечных лучей. Поэтому причины подногтевой меланомы не включают инсоляцию, они выглядят так:
Чаще всего такое заболевание проявляется у людей старше 60 лет. И есть еще один интересный факт: очевидно, оно зависит от расы, потому что представители негроидной, а также монголоидной рас страдают болезнью гораздо чаще – на 40% чаще, чем европеоиды. Среди последних в группе риска находятся светлокожие, рыжеволосые люди, а также люди с большим количеством веснушек.
Виды и симптомы
Классификация меланомы ногтя предусматривает два варианта течения заболевания: горизонтальную и вертикальную стадию. Симптомы заболевания будут зависеть от того, о каком виде идет речь.
При горизонтальной стадии пациент наблюдает на ногте коричневую или черную полоску (под пластиной). Полоска необязательно однородная, она может расширяться, захватывать больше свободного ногтевого края, переходить на кожу.
При вертикальной стадии начинается рост опухоли в окружающие ткани, происходит деформация ногтя, он становится хрупким. По мере того как опухоль растет, ноготь растрескивается, поверхность покрывается буграми, а при малейшем механическом воздействии начинает кровоточить. Пигмент в таком случае тоже может быть как коричневым, так и черным.
Важно понимать, что ногтевая меланома может быть беспигментной вплоть до серьезной стадии. По этой причине до момента, пока опухоль не начнет распространяться вертикально, ее можно не заметить. Это характерно приблизительно для 30% случаев.
Не всегда, но болезнь может проявляться и такими симптомами:
К общим симптомам на ногте ноги или руки относят повышение температуры, слабость, сильное снижение веса. При развитии метастаз присоединяются локальные симптомы – те, что свойственны болезням пораженных органов.
Как прогрессирует заболевание
Тут все индивидуально. Есть случаи, когда после обнаружения опухоли под ногтем до появления метастаз проходит несколько лет, но они могут появиться и в течение года после обнаружения недуга. Но при наличии вышеперечисленных симптомов необходимо немедленно обратиться к дерматологу-онкологу и пройти обследование.
Стадии заболевания
Классификация меланомы ногтя предполагает (как и любой другой рак) несколько стадий:
Очевидно, что чем меньше стадия, тем выше шансы у пациента на эффективное лечение и более долгую продолжительность жизни.
Диагностика
Диагностируется меланома под ногтем не так просто, потому что нередко она похожа на другие заболевания или проблемы, например, на подногтевые гематомы. Чтобы исключить более простые ситуации и поставить точный диагноз, врачи используют дерматоскопию (изучение тканей под большим увеличением), а еще эпилюминесцентную микроскопию. Последний метод предполагает осмотр измененных участков ткани в специальной среде. Благодаря ему можно отличить доброкачественное заболевание от злокачественного.
Проводятся цитологические исследования, а биопсия в данном случае нежелательна, поскольку она может спровоцировать развитие метастаз. Дополнительное исследование тканей проводят уже после хирургического вмешательства, когда ткани извлечены.
Если меланома ногтя не исключена после исследований, проводится краевая резекция ногтя с последующим изучением тканей. Когда диагноз подтвержден, пациенту показано радикальное хирургическое вмешательство.
Дополнительно используются такие методы исследования, как:
Они нужны для того, чтобы убедиться в наличии или отсутствии метастазов.
Как проходит лечение, методы
К основным методам лечения меланомы под ногтем относятся:
Предполагается, что положительную роль в лечении может сыграть и генная терапия.
Осложнения и прогнозы
При развитии меланомы ногтя очень высок риск появления метастазов. Как правило, они появляются в печени и легких. При этом резекция не защищает на 100% от этих процессов.
Еще одна сложность заключается в том, что при операции всегда (но в разной степени) снижается функциональность конечности. Испытывают пациенты и психологические сложности, поскольку их образ жизни меняется, а в случае операций на руках возникают сложности с восприятием своего нового внешнего вида, который сложно скрыть от окружающих.
При отсутствии метастазов пятилетняя выживаемость пациентов составляет около 60%, но если метастазы уже есть, средняя выживаемость колеблется на уровне 7-8 месяцев. Конкретные сроки зависят от индивидуальных особенностей, а также размеров, толщины опухоли и других факторов.
Профилактика заболевания
Профилактикой подногтевой меланомы могут служить:
Также не стоит игнорировать первичные признаки меланомы ногтевой пластины. Во многих случаях они говорят о других, более простых симптомах или заболеваниях, но рассчитывать на это не стоит.
Вопросы-ответы по теме
Может ли меланома ногтя быть не злокачественной?
Сама по себе меланома ногтевой пластины – это уже злокачественное заболевание. Однако признаки, которые говорят об этой болезни, могут оказаться безобидными, например, они нередко являются следствием гематомы. Но выяснить это должен врач после тщательного обследования.
Признаки меланомы ногтя: какие они?
Первое, что должно насторожить – это изменения цвета, нарушение целостности ногтевой пластины, дискомфортные ощущения. Все это может встречаться по отдельности – обязательно проконсультируйтесь у врача.
Сколько нужно ждать, если ноготь начал темнеть, прежде чем посетить врача?
Правильный ответ – нисколько. Как только вы заметили малейшие проблемы или нехарактерные особенности ногтя, тут же отправляйтесь к специалисту для обследования. Это болезнь, для лечения которой каждая неделя может оказаться очень ценной.
Клиника, диагностика и терапия меланонихии
В практике врача-дерматолога часто трудно поставить правильный диагноз при темной, черно-коричневой пигментации ногтей (меланонихия; рис.1) [1–4]. Первым и самым важным этапом дифференциальной диагностики является исключение (или подтверждение) меланомы ногтевого аппарата. В двух третях случаев меланома начинает проявляться коричнево-черной, обычно продольной пигментацией ногтя. Но чаще причиной меланонихии являются все же доброкачественные процессы, например, активизация или гиперплазия меланоцитов ногтевой матрицы или активность бактерий, вырабатывающих меланин. Также возможны такие причины, как экзогенные пигменты, геморрагии, а также бактерии или грибки, вырабатывающие хромогены. В данном обзоре рассмотрены различные причины меланонихии и сформулированы критерии, помогающие на раннем этапе обнаружить меланому ногтевой матрицы.
Изменения окраски ногтя под влиянием меланина («меланонихия»)
Ногтевая пластина формируется ногтевой матрицей — специализированным герминативным эпителием, который находится под проксимальной ногтевой бороздой и кутикулой [3]. Проксимальная матрица образует верхнюю (дорсальную) часть ногтевой пластины, дистальная матрица — нижнюю (вентральную) часть (рис. 2). Находящийся в ногтевой пластине меланин обычно вырабатывается меланоцитами ногтевой матрицы. В нормальных физиологических условиях он находится не только в области базального слоя, но и в нижних 2-4 слоях герминативного эпителия. Активные меланоциты переносят богатые меланином меланосомы через дендриты к дифференцирующимся онихоцитам ногтевой матрицы. При этом меланоциты дистальной матрицы более активны и многочисленны, чем меланоциты проксимальной матрицы. Возможно, именно поэтому большинство продольных меланонихий берет начало из дистальной матрицы. С этим связано то преимущество, что биопсия в области дистальной матрицы реже приводит к деформации ногтя. Кроме того, по анатомическим особенностям можно относительно просто определить источник образования пигмента путем исследования сечения ногтевой пластины (рис. 3, a). Пигмент внутри дорсальной половины ногтевой пластины указывает на проксимальный источник, а в вентральной половине — на дистальное происхождение. Еще более информативным является микроскопическое исследование кусочка ногтя, взятого со свободного конца ногтевой пластины и окрашенного по Фонтану — Массону (рис. 3, б).
Визуальное исследование свободной ногтево пластины в дистальной части позволяет определить, откуда началось отложение меланина
В патогененетическом плане различают 3 большие категории меланонихии:
При этом категории а и b клинически проявляются как продольная меланонихия, а с — больше как диффузная пигментация ногтя.
Активизация меланоцитов
Имеется в виду усиленная меланиновая пигментация эпителия ногтевой матрицы и/или ногтевой пластины без увеличения количества меланоцитов. Меланогенез в меланоцитах матрицы соответствует типу кожи. Меланоциты ногтевой матрицы у людей европеоидной расы обычно неактивны. Нарушение расщепления меланина кератиноцитами матрицы клинически проявляется в виде продольной коричнево-черной пигментационной полоски, реже — как полная или поперечная меланонихия. В противоположность меланиновая пигментация матрицы проявляется в виде серой или коричнево-черной точки. В нормальных физиологических условиях продольная меланонихия присутствует у 77% афроамериканцев старше 20 лет и почти у 100% после 50 лет. В первую очередь это явление возникает на пальцах рук, особенно подверженных повышенным механическим нагрузкам (большом, указательном и среднем). Причиной более чем 2/3 случаев единичных продольных меланонихий у взрослых является механизм активизации меланоцитов. Кроме физиологических факторов тому может быть множество иных причин: локальные травмы, воспалительные и неопластические дерматозы, системные заболевания и прием некоторых лекарств. Обзор приводится в табл. 1 и 2.
Гиперплазия меланоцитов
Под гиперплазией мелaноцитов имеетсяввидуувеличениеихчиславобласти матрицы. Из доброкачественных изменений различают лентигины (без гнезд активированных меланоцитов) и невусы (наличие хотя бы 1 гнезда). Лентигины чаще возникают у взрослых, а невусы — у детей. Локализация — преимущественно на ногтях пальцев рук, в особенности на ногте большого пальца. Могут быть врожденными или приобретенными, чаще встречаются пограничные типы.
По анамнезу и клинической картине злокачественную гиперплазию меланоцитов в форме подногтевой меланомы (ПМ) трудно дифференцировать от других форм продольной меланонихии. Схожесть в том, что локализуется поражение преимущественно в области большого и указательного пальца руки или большого пальца ноги в виде продольной коричневой полоски на ногте (хотя четвертая часть всех СМ бессимптомные) и заболеваемость выше у людей с темным типом кожи. Так, 1–3% таких меланом отмечаются у людей европеоидной расы, 15–20% — у афроамериканцев, 16% — у мексиканцев, 10–30% — у японцев и 17% — у китайцев. Возраст первого проявления очень сильно варьирует (20-90 лет), но в среднем приходится на 60-70 лет [1].
Инфицирование возбудителями, вырабатывающими меланин
Вызванная грибками меланонихия является относительно редкой патологией ногтей, при которой коричнево-черная пигментация ногтя обусловлена продуктами обмена веществ грибков и/или активизацией ими меланоцитов пациента ([8], рис.4). Известно, что меланин является патогенетическим фактором грибков. Он может образовываться за счет полипетидных путей синтеза (ПКПС; как например, у видов Aspergillus) или через допахром (как у Cryptococcus neoformans). В частности, отложение меланина в стенках клеток является защитным механизмом грибков от реактивных аэробных микроорганизмов, фагоцитоза и факторов окружающей среды, например, температуры и УФ-излучения [9].
Обнаружение микозных возбудителей не исключает одновременного наличия подногтевой меланомы
Количество известных потенциальных возбудителей постоянно увеличивается. Это грибки семейства Dematiaceen (табл. 3), окрашенные меланином в черный цвет, которые растут в форме гиф или дрожжевых грибов и могут вызывать феогифомикозы («инфекции черного эпителия»). Также следует указать небольшое число видов (n=8, табл. 4) грибков, которые вырабатывают меланин не постоянно, а лишь при определенных условиях («гиалогифомицеты»). При этом, если раньше феогифомикозы (например, хромобластомикоз) наблюдались в основном в тропических и субтропических регионах, которые являлись природным ареалом обитания этих возбудителей, то сейчас в результате туризма и миграции они распространились по всему миру. Из этой группы самым частым возбудителем меланонихии является Scytalidium dimidiatum (раньше назывались Hendersonula toruloidea; рис.5, 6), за ними следуют подвиды Alternaria и Exophiala [8]. Из не-dematiaceen видов наиболее частыми и значительными возбудителями являются Trychophyton (T) rubrum, особенно разновидности, которые вырабатывают диффундирующий в агар коричневый пигмент [T. rubrum разн. nigricans (olexa), Фрагнер, 1966] ([12], рис.7). К последней группе относится Aspergillus niger (пигмент аспергиллин) и некоторые подвиды Candida (С), в частности C. аlbicans. Если dematiaceen вызывают диффузную коричнево-черную пигментацию ногтя, то T. rubrum разн. nigricans приводят к продольной меланонихии, вследствие диффузии пигмента в ногтевое ложе или ногтевую пластинку (рис. 8). Образующаяся в результате полосообразная пигментация дистально обычно шире, чем проксимально (дистальный подногтевой онихомикоз — ДСО, [8]). Инфицирование Candidas сопровождается проксимальным подногтевым онихомикозом, причем пигментация ногтя лишь частично обусловлена самим возбудителем, а в первую очередь — воспалительной активизацией меланоцитов ногтевого ложа [11]. По аналогии с белым поверхностным онихомикозом (БПО, Leuconychia trichophytica) под черным поверхностным онихомикозом подразумевают пропитывание ногтя пигментированными конидиями, как это происходит, в частности, при инфицировании Aspergillus niger [8]. Диагностику облегчает изучение нативного препарата (морфологических признаков), культивирование (используют среды без циклогексимида) и гистологическое исследование. В литературе также описывалось исследование меланина с помощью окрашивания по Фонтану — Массону [3].
Выявление возбудителя микоза (пигментированного) не исключает сопутствующего заболевания, в частности одновременного наличия подногтевой меланомы [13].
Другие пигменты и хромогены, вызывающие меланонихию
Экзогенные пигменты в ногтевой пластине и ногтевом ложе практически не образуют пигментации в виде продольных полос.
Геморрагия
Геморрагия в ногтевом ложе является частой причиной коричневой окраски ногтей. Может проявляться диффузно или маленькими полосочками на поверхностном профиле ногтевого ложа («щепковидные» кровоизлияния). Обычно обнаруживаются макротравмы, хотя в области ног частой причиной являются хронические микротравмы, которые человек может не замечать (например, у спортсменов–бегунов от ношения неподходящей обуви и т. д.). Обычно гематомы не достигают свободного края ногтя (рис. 9). Изолированные пигментации уходят по мере роста ногтя. Также продольные полоски могут образовываться, если постоянное трение вызывает пролиферацию поверхностных капилляров в ногтевом ложе. В этом случае может происходить постепенное просачивание крови в растущий ноготь. Диагностике может помочь дерматоскопия [14].
Обнаружение крови в ногте не исключает злокачественности, т. к. прогрессирующие опухоли могут кровоточить и сопровождаться изъязвлениями
В сомнительных ситуациях полезной может оказаться панч-биопсия ногтевой пластины (предварительно ногтевую пластину размягчают погружением на 10 минут в теплую ванночку; рис. 10, 11) и выявление коагулированной крови с помощью реакции псевдопероксидазы (гемокульт-тест). Кровоизлияние также можно обнаружить и гистопатологическим исследованием. Из-за отсутствия обменного разложения макрофагами окраска берлинской лазурью отрицательная (рис.12).
Бактерии
Серо-черный пигмент часто могут создавать грамотрицательные бактерии, в частности, Pseudomonas aeruginosa, Klebsiella и Proteus. Пигментация обычно начинается с латеральной или проксимальной борозды ногтя и далее распространяется на центральные его части. Отграничение нечеткое, пигментация небольшой интенсивности (рис.13). Зеленовато-синяя пигментация указывает на инфицирование Pseudomonas aeruginosa («зеленая дисхромазия ногтя», рис.14), а образующийся пиоцианин может давать зеленовато-синюю флуоресценцию в ярком свете. Бактериальная меланонихия часто возникает у людей, работающих в условиях повышенной влажности. Возбудитель может представлять опасность для лиц с угнетенным иммунитетом. Возможна идентификация при помощи посева, гистопатологическое исследование обычно обнаруживает бактерии на поверхности или в верхних слоях ногтя. Для лечения рекомендуются местные антисептики, например, хлоргексидин или полигексанид, при необходимости — системные антибиотики. При инфицировании Pseudomonas aeruginosa хороший эффект дают ванночки с разбавленным уксусом.
Другие экзогенные пигменты
Изменения цвета ногтей, вызванные экзогенными пигментами, например, грязью, табаком или марганцовокислым калием, обычно находятся на поверхности ногтей и при их отрастании продвигаются вдоль проксимальной борозды (не изгиба лунки). Эти изменения можно соскоблить, и удаленная ткань регенерируется по мере роста ногтей. Если пигментация вызвана марганцовокислым калием, двуокись марганца можно обесцветить нанесением 5–10% раствора аскорбиновой кислоты (рис.15).
Клиническая оценка меланонихии и указания по диагностике подногтевой меланомы
При оценке меланонихии может помочь изучение расширенного анамнеза или опрос, особенно с учетом приведенных в табл. 2 данных. Необходимо определить начало и прогрессирование меланонихии, возможные пусковые факторы, а также: профессию, хобби, экспозицию топическими веществами, травмы в области фаланг, медицинский анамнез, медикаментозный анамнез, семейный анамнез.
Клинические исследования
При клиническом обследовании выполняется полный осмотр всех 20 ногтей, кожи и слизистых оболочек.
При этом нужно получить ответы на следующие вопросы:
Если продольная полоса проксимально шире, чем дистально, то это указывает на пролиферативный процесс в матрице
При оценке меланонихии перечисленные ниже факторы указывают на повышенный риск наличия подногтевой меланомы:
Также укажем ограничения клинической оценки продольной меланонихии (ПМ):
Ни ширина полоски, ни глубина окраски продольной меланонихии не позволяют с уверенностью исключить меланому
Другие клинические признаки
Признак Хатчинсона
Распространение пигментации от матрицы в перионихий может рассматриваться как вспомогательный, но не как патогномический признак подногтевой меланомы. Отсутствие признака Хатчинсона не исключает меланому.
Признак Хатчинсона является указанием на прогрессирующий процесс
Интенсивно пигментированная продольная полоска может ошибочно восприниматься как пигментация расположенной над ней кутикулы и проксимальной ногтевой борозды (псевдопризнак Хатчинсона), т. к. обе структуры относительно прозрачны (см. рис. 1).
В этом случае может помочь тщательное, при необходимости дерматоскопическое, исследование. Рассмотрим другие имитирующие симптомы:
Алгоритм идентификации меланомы ногтей
Составленный Левитом и соавт. [15]алгоритм после соответствующей доработки с учетом особенностей меланомы ногтей может применяться при диагностике темных ногтей. Вот этот алгоритм:
А = возраст (Age): пожилой возраст (50–70 лет);
B = пигментная полоса (рigmented Band): полосообразная пигментация как наиболее частая форма проявления (коричнево-черная, шириной 3 мм, нечеткие, неправильные границы); C = изменение (Change): недавнее быстрое изменение ширины и/или морфологии ногтевой пластины;
D = поражение одного пальца (single Digit involvement): чаще всего большой палец руки, за ним по частоте следуют большой палец ноги и далее — указательный палец руки;
E = расширение (Extension): распространение пигмента в перионихий (признак Хатчинсона);
F = семейный анамнез (Family history) (меланома, синдром диспластического невуса).
Другие диагностические мероприятия
Дерматоскопия
Здесь следует сослаться на статью Хэнссле и соавт. [14]. В общем, при меланоме ногтевого органа обычно обнаруживаются следующие дерматоскопические признаки: коричневый цвет основания, несимметричные продольные линии (по цвету, расстоянию, толщине, параллельности), а также участки красноватой, коричневатой или от серой до черной окраски с различными дифференциальными структурами (асимметрия с черными точками и комками, неспецифические сосуды) [13].
Биопсия
В литературе показания к биопсии трактуются по-разному. Все авторы единодушны в необходимости биопсии ногтевой матрицы при невозможности определить причину продольной меланонихии другими способами. Ханеке и Баран [4] считают, что биопсия показана во всех случаях приобретенной продольной меланонихии у взрослых. С одной стороны, при биопсии необходимо получить достаточное количество репрезентативной ткани, а с другой — свести к минимуму риск послеоперационной дистрофии ногтя. В любом случае пациента обязательно информируют о сопутствующих рисках. Если возможно, повреждение нужно удалить полностью. Для этого разработаны различные техники. Окончательное решение определяется рядом критериев:
Обзор алгоритма Йеллинека ([16], рис.16).
Практические рекомендации
Опубликовано:
Hautarzt 2014 65:282-290
DOI:10.1007/s00105-013-2702-2
Публикация Online: 11 апреля 2014
© Издательство Шпрингер, Берлин, Хайдельберг 2014 (Публикуется с разрешения автора и издателя)