что такое нефротический синдром у взрослых это
Нефротический синдром – сигнал о нарушении в работе почек
Нефротический синдром – состояние, характеризующееся богатой клинической картиной. Синдром свидетельствует о нарушении работы почек и мочевыделительной системы, требует основательной диагностики. Сопровождает большинство хронических и острых почечных заболеваний.
Нефротический синдром – причины
Состояние провоцируют инфекционные и системные заболевания, патологии внутренних органов. К нефротическому синдрому приводит:
Состояние проявляется при лечении некоторыми медикаментами: антибиотиками, противосудорожными. При наличии хронических патологий важно отслеживать свое состояние и сразу обращаться к врачу, обнаружив изменения.
Симптомы нефротического синдрома
Для нефротического синдрома характерна достаточно яркая симптоматика, чтобы обнаружить его в домашних условиях и обратиться к врачу своевременно:
Из трещинок может сочиться жидкость. Отеки распространяются по всему телу, если вовремя не начать лечение. Самый опасный признак – скопление жидкости во внутренних органах: перикарде, плевральной и брюшной полости.
Во время лабораторной диагностики определяется низкое содержание белка в крови и высокое – в моче. Характерна повышенная свертываемость крови и низкая концентрация альбумина. Если вы обнаружили у себя один или несколько симптомов, запишитесь на прием к урологу, чтобы не допустить осложнений.
Формы патологии
Хронический и острый нефротический синдром не считаются отдельными типами заболеваний. Классификация создана на основе первопричин заболевания:
Лечение нефротического синдрома и чувствительность состояния к терапии определяют еще несколько групп – гормоночувствительные и гормонорезистентные. Первый диагноз устанавливается, если ощутим прогресс от применения гормонов, второй – если состояние не изменяется при назначении гормонотерапии.
Диагностика
Опытный врач начинает диагностику нефротического синдрома со сбора анамнеза. Для установки диагноза показаны такие исследования:
При подозрении на новообразования показана биопсия для дифференциальной диагностики.
Сотрудники Клиники урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова специализируются на диагностике и лечении нефротического синдрома. Врачи высшей категории готовы прийти на помощь в терапии первичных и вторичных синдромов. Диагностика и прием в одной клинике для экономии вашего времени – не откладывайте лечение, позаботьтесь о здоровье всего организма!
Нефротический синдром
Нефротический синдром (код по МКБ10 – N04) – это клинический синдром, который характеризуется тяжелой протеинурией (высоким уровнем белка в моче), гипоальбуминемией (снижением уровня альбуминов в крови), гиперлипидемией (повышенным содержанием липидов в крови) и отеками.
Нефритический синдром представляет собой комплекс признаков, проявляющихся на фоне воспалительного процесса в клубочках почек. Поражение данного почечного аппарата сопровождается рядом осложнений, таких как недостаточное выведение солей и повышение артериального давления, отёчность и появление в моче крови и белка. Отличительной особенностью нефритического синдрома является то, что он представляет собой совокупность признаков, указывающих на патологические изменения в почках.
Специалисты Юсуповской больницы внимательно изучают клиническо-лабораторные признаки, имеющиеся у пациентов, и проводят высокоточную диагностику. При нарушении функции почек может развиться почечная недостаточность, которая представляет опасность для жизни пациента. Опытные специалисты Юсуповской больницы выбирают для пациентов методы, позволяющие не только устранить нефритический синдром, но и сопутствующие патологии, и возможные последствия.
Нефротический синдром иногда может развиваться у пациентов, страдающих преэклампсией, IgА-нефропатией, стенозом почечной артерии.
Определение состояния функции почек при нефротическом синдроме основано на 2 показателях: скорости клубочковой фильтрации и признаках почечного повреждения. Повреждение почек – это структурные и функциональные изменения почек, которые выявляют в анализах крови, мочи или при визуальных обследованиях.
Причины
Некоторые люди подменяют понятия нефротический и нефритический синдром. В медицине данные понятия разделяют. Так, нефротический синдром характеризуется поражением почек. При нефритическом синдроме развивается воспалительный процесс и другие сопутствующие признаки.
Развитие нефритического синдрома связано с проникновением антигенов из крови в почечные структуры. После их проникновения в почки активизируются иммунные механизмы, происходит иммунный ответ на чужеродное тело. Нефритический синдром может развиваться вследствие следующих причин:
вирусная или бактериальная инфекция;
действие радиационного излучения;
после введения вакцины или сыворотки;
токсическое воздействие после употребления алкоголя или приема наркотических веществ;
поражение сосудов вследствие диабета;
интоксикация организма химическими веществами различных классов;
хронические патологии мочевыводящих путей;
повышенная физическая активность;
резкие изменения температуры воздуха.
Нефритический синдром может развиваться как на фоне воспалительного процесса, так и неинфекционных нарушений – в зависимости от этого разрабатывается тактика лечения. В многопрофильной Юсуповской больнице работают опытные специалисты, которые сопровождают пациента в процессе лечения. Так, при аутоиммунной природе данного синдрома необходима консультация врача-ревматолога.
Симптомы
Диагностика
По показаниям выполняют компьютерную томографию, ультразвуковое допплеровское сканирование сосудов почек, определяют уровень онкомаркеров в биологических жидкостях. При подозрении на токсическое происхождение нефротического синдрома определяют наличие и концентрацию висмута, лития, параметадона, героина в крови.
Лечение
Лечение нефритического синдрома преследует следующие цели:
достижение ослабления или исчезновения признаков заболевания;
ликвидация внепочечных симптомов (артериальной гипертензии, отеков) и осложнений (электролитных нарушений, инфекции, нефротического криза);
замедление прогрессирования хронической болезни почек и отдаление ее терминальной стадии с помощью диализа, трансплантации почки.
Пациенту в зависимости от тяжести нефротического синдрома рекомендуют свободный или постельный режим (при тяжелом состоянии пациента и наличии осложнений). Физическая активность дозированная – по 30 минут 5 раз в неделю. Пациентам врачи рекомендуют отказаться от курения и употребления алкоголя. Диета сбалансированная, с адекватным количеством белка (1,5-2г/кг), калоражем по возрасту. При наличии артериальной гипертензии и отеков ограничивают употребление поваренной соли (менее 1-2г в сутки).
Патогенетическую терапию после установки морфологического диагноза начинают в клинике терапии и продолжают в амбулаторных условиях. Лечение значительных отеков проводят диуретиками. Мочегонные препараты не назначают при диарее, рвоте, гиповолемии. При длительно сохраняющихся отеках назначают фуросемид внутривенно однократно болюсно или торасемид внутрь. Для лечения пациентов с рефрактерными отеками используют комбинацию петлевых и тиазидоподобных или калийсберегающих диуретиков. При высоком риске развития нефротического криза применяют комбинацию альбумина и диуретиков.
Если у пациента наблюдаются резистентные отеки в сочетании с почечной недостаточностью в остром периоде нефротического синдрома, проводят гемодиализ с ультрафильтрацией до выхода из критического состояния почечной недостаточности и появления диуреза.
Кардиологи Юсуповской больницы дифференцированно подходят к выбору метода терапии у пациентов с нефритическим синдромом. При отсутствии симптомов острого почечного повреждения с антигипертензивной целью назначают ингибиторы АПФ или блокаторы АТ1-рецепторов ангиотензина, но не в комбинации. При сохраняющемся высоком артериальном давлении применяют блокаторы кальциевых каналов. Если у пациента регистрируется частый пульс или присутствуют признаки хронической сердечной недостаточности, дополнительно назначают бета-блокаторы.
Патогенетическая терапия нефритического синдрома зависит от морфологического варианта. Ее назначают только после проведения биопсии почки и уточнения морфологического диагноза.
При терапии болезни проводят также лечение заболевания, которое вызвало нефротический синдром. При обнаружении паразитов, гельминтов назначают антипаразитарные (противогельминтные) препараты. Пациентам с новообразованиями проводят химиотерапию, лучевое лечение, выполняют оперативное вмешательство. При диабетической нефропатии эндокринологи проводят лечение сахарного диабета, нефрологи назначают препараты, оказывающие нефропротекторное действие.
В дебюте нефротического синдрома пациентам назначают метилпреднизолон или преднизолон. По достижению полной или частичной ремиссии постепенно снижают дозы преднизолона.
Пациенты, у которых после приема полной дозы преднизолона в течение 16 недель не наступает полной или частичной ремиссии, определяются как стероид-резистентные. Им проводится комбинированная терапия циклоспорином-А и минимальной дозой преднизолона.
У 50-75% пациентов с нефротическим синдромом, которые ответили на стероидную терапию, встречаются рецидивы. При повторном возникновении нефротического синдрома назначают преднизолон. Если рецидивы наступают три и более раз в течение одного года или имеет место стероид-зависимая форма, используют комбинированную терапию низкими дозами преднизолона в сочетании с одним из препаратов следующих групп:
Пациентам с нефротическим синдромом и хронической болезнью почек назначают статины. При резистентном нефротическом синдроме используют ритуксимаб. Лечение нефротического синдрома при системной красной волчанке проводят в зависимости от класса волчаночного нефрита.
Начатое в клинике терапии патогенетическое лечение продолжают в амбулаторных и домашних условиях пациента под ежемесячным контролем результатов лабораторных данных (клинического анализа крови, общего анализа мочи, биохимического анализа крови). Проводят мониторинг уровня протеинурии по тест-полоскам 1 раз в 1-2 недели, пациенты регулярно измеряют артериальное давление. При нарастании количества протеинов в моче определяют протеин/креатининовый коэффициент и проводят коррекцию иммуносупрессивной терапии. Если пациент не отвечает на проводимую иммуносупрессивную терапию, выполняют повторную биопсию почки в условиях клиники терапии.
Если причиной нефротического синдрома являются инфекционные заболевания, проводят антибактериальную терапию. Препараты подбирают каждому пациенту индивидуально в зависимости от вида возбудителя инфекции. При высоком риске артериальных и венозных тромбозов подкожно вводят низкомолекулярные гепарины в течение длительного времени.
Преимущества лечения в Юсуповской больнице
Для лечения пациентов с нефротическим синдромом все условия созданы в Юсуповской больнице:
Палаты с европейским уровнем комфорта;
Новейшее диагностическое оборудование и инновационные методы лабораторной диагностики;
Обеспечение пациентов качественным диетическим питанием, индивидуальными средствами личной гигиены;
Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников.
Нефрологи придерживаются отечественных и европейских клинических рекомендаций по лечению нефротического синдрома. Врачи индивидуально подходят к выбору метода терапии каждого пациента.
При наличии признаков нефротического синдрома звоните по телефону контакт-центра Юсуповской больницы и записывайтесь на прием к нефрологу. Госпитализация в Юсуповскую больницу пациентов с острым нефротическим синдромом или его осложнениями проводится круглосуточно в любой день недели.
Нефротический синдром
Нефротический синдром – это симптомокомплекс, развивающийся на фоне поражения почек, включающий массивную протеинурию, нарушения белково-липидного обмена и отеки. Патология сопровождается гипоальбуминемией, диспротеинемией, гиперлипидемией, отеками различной локализации (вплоть до анасарки и водянки серозных полостей), дистрофическими изменениями кожи и слизистых. В диагностике важную роль играет клинико-лабораторная картина: изменения в биохимических анализах крови и мочи, ренальная и экстраренальная симптоматика, данные биопсии почки. Лечение нефротического синдрома консервативное, включающее назначение диеты, инфузионной терапии, диуретиков, антибиотиков, кортикостероидов, цитостатиков.
МКБ-10
Общие сведения
Нефротический синдром может развиваться на фоне широкого круга урологических, системных, инфекционных, хронических нагноительных, метаболических заболеваний. В современной урологии данный симптомокомплекс осложняет течение заболеваний почек примерно в 20% случаев. Патология чаще развивается у взрослых (30-40 лет), реже у детей и пожилых пациентов. Наблюдается классическая тетрада признаков: протеинурия (свыше 3,5 г/сут.), гипоальбуминемия и гипопротеинемия (менее 60-50 г/л), гиперлипидемия (холестерин более 6,5 ммоль/л), отеки. При отсутствии одного или двух проявлений говорят о неполном (редуцированном) нефротическом синдроме.
Причины
По происхождению нефротический синдром может быть первичным (осложняющим самостоятельные заболевания почек) или вторичным (следствием заболеваний, протекающих с вторичным вовлечением почек). Первичная патология встречается при гломерулонефрите, пиелонефрите, первичном амилоидозе, нефропатии беременных, опухолях почек (гипернефроме).
Вторичный симптомокомплекс может быть обусловлен многочисленными состояниями: коллагенозами и ревматическими поражениями (СКВ, узелковым периартериитом, геморрагическим васкулитом, склеродермией, ревматизмом, ревматоидным артритом); нагноительными процессами (бронхоэктазами, абсцессами легких, септическим эндокардитом); болезнями лимфатической системы (лимфомой, лимфогранулематозом); инфекционными и паразитарными заболеваниями (туберкулезом, малярией, сифилисом).
В ряде случаев нефротический синдром развивается на фоне лекарственной болезни, тяжелых аллергозов, отравлений тяжелыми металлами (ртутью, свинцом), укусов пчел и змей. Иногда, преимущественно у детей, причину нефротического синдрома выявить не удается, что позволяет выделить идиопатический вариант заболевания.
Патогенез
Среди концепций патогенеза наиболее распространенной и обоснованной является иммунологическая теория, в пользу которой свидетельствует высокая частота возникновения синдрома при аллергических и аутоиммунных заболеваниях и хороший отклик на иммуносупрессивную терапию. При этом образующиеся в крови циркулирующие иммунные комплексы являются результатом взаимодействия антител с внутренними (ДНК, криоглобулинами, денатурированными нуклеопротеидами, белками) или внешними (вирусными, бактериальными, пищевыми, медикаментозными) антигенами.
Иногда антитела образуются непосредственно к базальной мембране почечных клубочков. Осаждение иммунных комплексов в ткани почек вызывает воспалительную реакцию, нарушение микроциркуляции в клубочковых капиллярах, развитие повышенной внутрисосудистой коагуляции. Изменение проницаемости клубочкового фильтра при нефротическом синдроме ведет к нарушению абсорбции белка и его попаданию в мочу (протеинурия).
Ввиду массивной потери белка в крови развивается гипопротеинемия, гипоальбуминемия и тесно связанная с нарушением белкового обмена гиперлипидемия (повышение холестерина, триглицеридов и фосфолипидов). Появление отеков обусловлено гипоальбуминемией, снижением осмотического давления, гиповолемией, уменьшением ренального кровотока, усиленной продукцией альдостерона и ренина, реабсорбцией натрия.
Симптомы
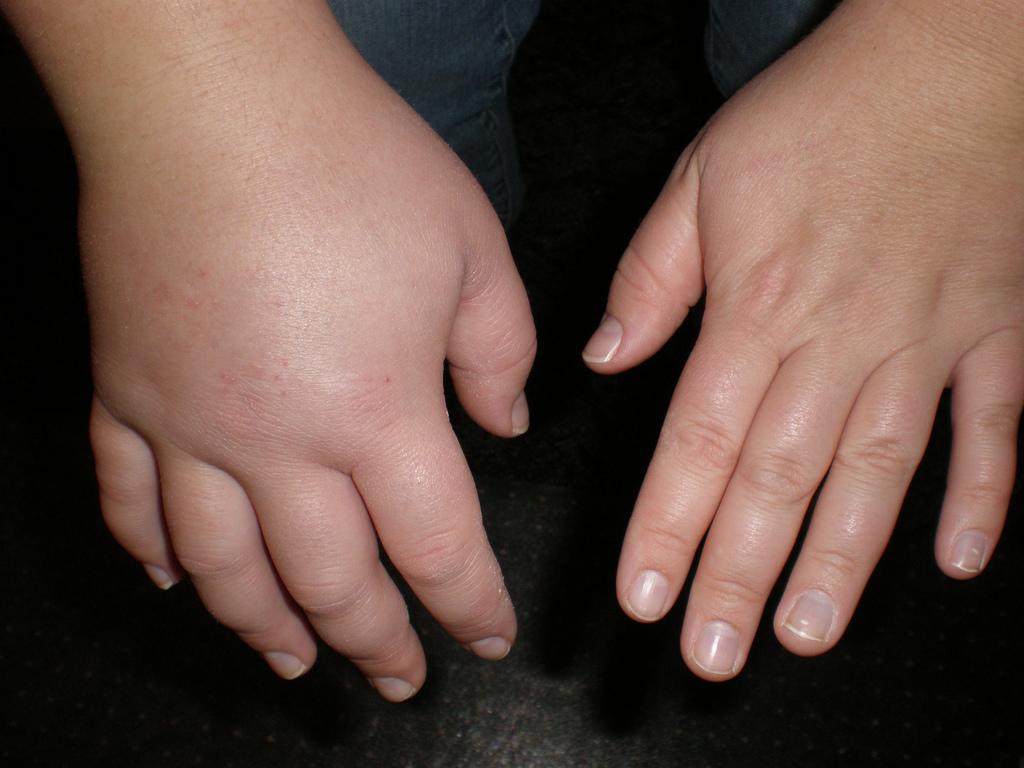
Признаки нефротического синдрома однотипны, несмотря на различие вызывающих его причин. Ведущим проявлением служит протеинурия, достигающая 3,5-5 и более г/сутки, причем до 90% выводимого с мочой белка составляют альбумины. Массивная потеря белковых соединений вызывает снижение уровня общего сывороточного белка до 60-40 и менее г/л. Задержка жидкости может проявляться периферическими отеками, асцитом, генерализованным отеком подкожной клетчатки (анасаркой ), гидротораксом, гидроперикардом.
Прогрессирование нефротического синдрома сопровождается общей слабостью, сухостью во рту, жаждой, потерей аппетита, головной болью, тяжестью в пояснице, рвотой, вздутием живота, поносом. Характерным признаком служит олигурия с суточным диурезом менее 1 л. Возможны явления парестезии, миалгия, судороги. Развитие гидроторакса и гидроперикарда вызывает одышку при движении и в покое. Периферические отеки сковывают двигательную активность больного. Пациенты вялые, малоподвижные, бледные; отмечают повышенное шелушение и сухость кожи, ломкость волос и ногтей.
Нефротический синдром может развиваться постепенно или бурно; сопровождаться менее и более выраженной симптоматикой, что зависит от характера течения основного заболевания. По клиническому течению различаются 2 варианта патологии – чистый и смешанный. В первом случае синдром протекает без гематурии и гипертензии; во втором может принимать нефротически-гематурическую или нефротически-гипертоническую форму.
Осложнения
Осложнениями нефротического синдрома могут стать периферические флеботромбозы, вирусные, бактериальные и грибковые инфекции. В отдельных случаях наблюдается отек мозга или сетчатки, нефротический криз (гиповолемический шок).
Диагностика
Ведущими критериями распознавания нефротического синдрома служат клинико-лабораторные данные. Объективный осмотр выявляет бледные («перламутровые»), холодные и сухие на ощупь кожные покровы, обложенность языка, увеличение размеров живота, гепатомегалию, отеки. При гидроперикарде отмечается расширение границ сердца и приглушение тонов; при гидротораксе – укорочение перкуторного звука, ослабленное дыхание, застойные мелкопузырчатые хрипы. На ЭКГ регистрируется брадикардия, признаки дистрофии миокарда.
В общем анализе мочи определяется повышенная относительная плотность (1030-1040), лейкоцитурия, цилиндрурия, наличие в осадке кристаллов холестерина и капель нейтрального жира, редко – микрогематурия. В периферической крови – увеличение СОЭ (до 60-80 мм/ч), преходящая эозинофилия, увеличение числа тромбоцитов (до 500-600 тыс.), небольшое снижение уровня гемоглобина и эритроцитов. Нарушение свертываемости, выявляемые с помощью исследования коагулограммы, могут выражаться в небольшом повышении или развитии признаков ДВС-синдрома.
Исследование биохимического анализа крови подтверждает характерную гипоальбуминемию и гипопротеинемию (менее 60-50 г/л), гиперхолестеринемию (холестерин более 6,5 ммоль/л); в биохимическом анализе мочи определяется протеинурия свыше 3,5 г в сутки. Для выяснения степени выраженности изменений почечной ткани может потребоваться проведение УЗИ почек, УЗДГ почечных сосудов, нефросцинтиграфии.
С целью патогенетической обоснованности лечения нефротического синдрома крайне важно установление причины его развития, в связи с чем требуется углубленное обследование с выполнением иммунологических, ангиографических исследований, а также биопсии почки, десны или прямой кишки с морфологическим исследованием биоптатов.
Лечение нефротического синдрома
Терапия проводится стационарно под наблюдением врача-нефролога. Общими лечебными мероприятиями, не зависящими от этиологии нефротического синдрома, служат назначение бессолевой диеты с ограничением жидкости, постельного режима, симптоматической лекарственной терапии (диуретиков, препаратов калия, антигистаминных средств, витаминов, сердечных средств, антибиотиков, гепарина), инфузионное введение альбумина, реополиглюкина.
При неясном генезе, состоянии, обусловленном токсическим или аутоиммунным поражением почек, показана стероидная терапия преднизолоном или метилпреднизолоном (перорально или внутривенно в режиме пульс-терапии). Иммуносупрессивная терапия стероидами подавляет образование антител, ЦИК, улучшает почечный кровоток и клубочковую фильтрацию. Хорошего эффекта лечения гормонорезистентного варианта патологии позволяет добиться цитостатическая терапия циклофосфамидом и хлорамбуцилом, проводимая пульс-курсами. В период ремиссии показано лечение на специализированных климатических курортах.
Прогноз и профилактика
Течение и прогноз тесно связаны с характером развития основного заболевания. В целом устранение этиологических факторов, своевременное и правильное лечение позволяет восстановить функции почек и достичь полной стабильной ремиссии. При неустраненных причинах синдром может принимать персистирующее или рецидивирующее течение с исходом в хроническую почечную недостаточность.
Профилактика включает раннее и тщательное лечение почечной и внепочечной патологии, которая может осложниться развитием нефротического синдрома, осторожное и контролируемое применение лекарственных средств, обладающих нефротоксическим и аллергическим действием.
Нефротический синдром
Общая информация
Краткое описание
Нефротический синдром – клинический синдром, характеризующийся тяжелой протеинурией >3,5г/1,73м 2 /сут, гипоальбуминемией, гиперлипидемией и отеками [1].
NB! Тяжелая протеинурия всегда сопряжена с поражением почек при первичных ее заболеваниях, а также при широком круге системных и других заболеваний.
NB! Так как понятие «синдром» еще не является диагнозом, то каждый случай нефротического синдрома требует проведения тщательного поиска возможных его причин, верификации морфологического варианта поражения почек и установления морфологического/клинического диагноза с последующим обоснованным лечения уже доказанного диагноза, а не синдрома.
Соотношение кодов МКБ-10 и МКБ-9: см. Приложение 1.
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: врачи общей практики, терапевты, нефрологи, эндокринологи, урологи, акушеры-гинекологи, реаниматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По этиологическому фактору
первичные гломерулярные болезни (первичный идиопатический нефротический синдром):
· болезнь минимальных изменений;
· мембранозная гломерулопатия;
· фокально-сегментарный гломеулосклероз;
· мембранопролиферативный (мезангиокапиллярный) гломерулонефрит;
· другие пролиферативные гломерулонефриты;
вторичные гломерулопатии (вторичный нефротический синдром) в рамках:
· инфекций: инфекционный эндокардит, сифилис, лепра, гепатиты В и С, мононуклеоз, цитомегаловирусная инфекция, ветряная оспа, ВИЧ, малярия, токсоплазмоз, шистосомиаз;
· применения медикаментов и наркотических средств: препараты золота, пеницилламин, НПВП, препараты висмута, лития, пробенецид, высокие дозы каптоприла, параметадон, героин;
· системных заболеваний: СКВ, синдром Шарпа, ревматоидный артрит, дерматомиозит, пурпура Шенлейн-Геноха, первичный и вторичный амилоидоз, полиартериит, синдром Такаясу, синдром Гудпасчера, герпетиформный дерматит, синдром Шегрена, саркоидоз, криоглобулинемия, язвенный колит;
· нарушения обмена веществ: сахарный диабет, гипотиреоз, семейная средиземноморская лихорадка;
· злокачественных новообразований: болезнь Ходжкина, неходжкинская лимфома, хронический лимфолейкоз, множественная миелома, злокачественная меланома, карциномы легких, желудка, толстой кишки, молочных желез, щитовидной железы, шейки матки, яичников и почек;
· аллергических реакций: укус насекомых, поллиноз, сывороточная болезнь;
· врожденные заболевания: синдром Альпорта, болезнь Фабри, нэил-пателла-синдром (синдром поражения ногтей и надколенника), серповидно-клеточная анемия, дефицит альфа1-антитрипсина;
· другие: преэклампсия, ПМР, IgА-нефропатия, стеноз почечной артерии (редко).
Морфологическая: по МКБ
· нефротический синдром, незначительные гломерулярные нарушения;
· нефротический синдром, очаговые и сегментарные гломерулярные повреждения;
· нефротический синдром, диффузный мембранозный гломерулонефрит;
· нефротический синдром, диффузный мезангиальный пролиферативный гломерулонефрит;
· нефротический синдром, диффузный эндокапиллярный пролиферативный гломерулонефрит;
· нефротический синдром, диффузный мезангиокапиллярный (мембранопролиферативный) гломерулонефрит;
· нефротический синдром, болезнь плотного осадка;
· нефротический синдром, диффузный серповидный гломерулонефрит;
· амилоидоз почек.
По активности:
· полная ремиссия – протеинурия
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
Жалобы:
· спонтанное появление и исчезновение отеков;
· снижение диуреза;
· появление кожной сыпи, эритемы;
· артралгии;
· выпадение волос;
Анамнез:
· стоматиты, синуситы, риниты с кровянистым отделяемым;
· частые пневмонии;
· бронхиальная астма;
· солнечная инсоляция;
· эпизоды макрогематурии на фоне фарингита и ОРВИ;
· эпизоды лихорадки неясной этиологии;
· потеря веса за короткий промежуток времени, не связанная с желанием пациента;
· наличие вирусного гепатита;
· сопутствующие заболевания: ревматоидный артрит, хронические очаги инфекции (например: остеомиелит, бронхоэктатическая болезнь и др.);
· прием препаратов золота, висмута, лития, НПВП, пробенецид, высокие дозы каптоприла, параметадон; употребление наркотических веществ (героина);
· у женщин – привычные выкидыши в анамнезе;
· аллергические реакции на контрастные вещества, вакцины.
Этиология нефротического синдрома.
Физикальное обследование:
| Признак | Характеристика | Возможные причины |
| Отеки | мягкие, различной степени выраженности: от минимальных периферических до полостных и анасарки | нефротический синдром |
| Кожная эритема | мигрирующая рожеподобная эритема без определенной локализации с абдоминальной болью | нефротический криз |
| на лице в виде «бабочки» | СКВ | |
| Кожная сыпь | в зоне «декальте» | СКВ |
| симметричная на верхних, нижних конечностях, туловище | системные заболевания, васкулиты, инфекции | |
| Поражение слизистых оболочек | энантемы, хейлит, стоматит | системные заболевания |
| Суставной синдром | в виде артралгий без деформаций | системные заболевания |
| мелких суставов кистей рук, с деформацией | ревматоидный артрит à амилоидоз почек | |
| Выделения из дыхательных путей | кровянистые выделения из носа, мокрота с примесью крови | системные васкулиты à БПГН |
| Нарушение кожной чувствительности | снижение чувствительности кожи верхних и/или нижних конечностей | сахарный диабет |
| Ортостатическая гипотония | разница между АД сидя и стоя | сахарный диабет |
| Увеличение лимфатических узлов | увеличение лимфоузлов различной локализации | онкологические заболевания à паранеопластические нефропатии |
Лабораторные исследования:
· анализ суточной экскреции белка в моче: протеинурия более 3,5 г/сут;
· биохимический анализ крови: гипопротеинемия, гипоальбуминемия,
гиперлипидемия.
Инструментальные исследования:
| Исследования | Характерные изменения | Возможные причины НС |
| УЗИ органов брюшной полости и почек | · асцит · увеличение размеров почек | НС, рецидив НС |
| Морфологическое исследование биоптата почечной ткани | · отсутствие изменений при световой микроскопии · отрицательная иммуногистохимия (ИГХ) и иммунофлюоресценция (ИФ) · сглаживание ножек подоцитов при электронной микроскопии (ЭМ) | болезнь минимальных изменений |
| · склероз отдельных сегментов (сегментарность) в части (фокальность) клубочков · расширение мезангиального матрикса · эндокапиллярная гиперклеточность и гиалиноз · отрицательная ИФ/ИГХ или наличие IgM, C3 · при ЭМ сглаживание ножек и дегенерация подоцитов | фокально-сегментарный гломерулосклероз (клеточный, верхушечный, коллабирующий, перихилярный варианты) | |
| · при световой микроскопии: отсутствие изменений на ранних стадиях и диффузное утолщение ГБМ в поздних стадиях · наличие отложений в виде «шипиков» на наружной поверхности (субэпителиально) ГБМ · при ИГХ/ИФ: гранулярное свечение IgG ± C3 депозитов в толще капиллярных стенок, IgG 4 субкласс · при ЭМ: субэпителиальные депозиты | мембранозная нефропатия | |
| · при световой микроскопии: мезангиальная гиперклеточность, наличие иммунных депозитов в мезангии и субэпителиальном пространстве · ИГХ/ИФ: гранулярное свечение IgG и С3 депозитов в капиллярах и мезангии | мезангиокапиллярный (мембрано-пролиферативный) гломерулонефрит, тип I | |
| · непрерывные, плотные, лентовидные депозиты в толще ГБМ · наличие С3 без иммуноглобулинов при ИФ/ИГХ | болезнь плотных депозитов (по старой классификации МПГН, тип II) | |
| · наличие иммунных депозитов аналогичных как и при МПГН, тип 1, но c полным нарушением ГБМ и мемебранозными изменениями | мезангиокапиллярный (мембрано-пролиферативный) гломерулонефрит, тип III | |
| · изолированное присутствие С3 (+ снижение в крови уровня комплемента С3) | С3-гломерулопатия (выделен в отдельную форму из группы МПГН) | |
| · гиперклеточность и наличие полулуний в Боуменовом пространстве в > 50% клубочков | экстракапиллярный гломерулонефрит (БПГН) | |
| · при окраске Конго красным наличие аморфных экстрацеллюлярных амилоидных депозитов в мезангии, ГБМ и кровеносных сосудах, и реже присутствие их в канальцах и интерстиции · ИГХ/ИФ: свечение лямбда, иногда каппа · ЭМ: наличие фибриллов | амилоидоз почки |
Диагностический алгоритм:
Наряду с восполнением критериев НС изменения следующих лабораторных показателей помогут в поиске причин вторичного НС.
| Исследования | Показатели | Возможные причины НС |
| Моча на суточную экскрецию белка | · более 3,5 г/сут | НС, рецидив НС |
| Микроскопия осадка мочи | · дисморфные эритроциты · эритроцитарные цилиндры | + нефритический синдром à БПГН |
| Общий анализ крови | · ускоренное СОЭ | активность нефрита |
| · анемия | системные заболевания, множественная миелома онкологические заболевания | |
| · лейкоцитоз | сепсис инфекции | |
| · лейкопения | системные заболевания вирусные инфекции | |
| · эозинофилия | системные васкулиты (синдром Чарга-Стросса) à БПГН | |
| · тромбоцитопения | системные заболевания | |
| Биохимические исследования крови | · ↑ мочевины · ↑ креатинина · изменения К+, Na+, Ca2+, PO43-, Cl-, HCO3- | снижение функции почек |
| · гипопротеинемия, гипоальбуминемия | нефротический синдром, цирроз печени | |
| · гиперпротеинемия | миеломная болезнь и др. парапротеинемии | |
| · ↑ мочевая кислота | синдром лизиса опухоли, подагра | |
| · ↑ ЛДГ | ГУС, гемолитические анемии | |
| · ↑ креатинкиназы | травмы и метаболические болезни | |
| Биохимический анализ мочи | · Na+, креатинин в моче для расчета экскретируемой фракции Na (FENa) | преренальное и ренальное ОПП |
| Специфические иммунологические исследования крови | · ↑ АНА, антитела к двуспиральной ДНК | СКВ |
| · ↑ р- АНЦА | системные васкулиты: микроскопический полиангиит | |
| · ↑ с-АНЦА | системные васкулиты: гранулематоз Вегенера, синдром Чарга-Стросса | |
| · наличие анти-ГБМ-антител | анти-ГБМ-нефрит (синдром Гудпасчера) | |
| · ↑ титр АСЛ-О | Постстрептококковый ГН | |
| · наличие Криоглобулинов | Криоглобулинемия (эссенциальная или при разных заболеваниях) | |
| · наличие антифосфолипидных антител (антикардиолипиновые антитела, волчаночный антикоагулянт) | АФС-синдром | |
| · ↓ С3, ↓С4, ↓СН50 | СКВ, инфекционный эндокардит, шунт-нефрит | |
| · ↓ С3, ↓СН50 | постстрептококковый ГН | |
| · ↓С4, ↓СН50 | эссенциальная смешанная криоглобулинемия | |
| · ↓ С3, ↓СН50 | С3-гломерулопатия | |
| · ↑ Прокальцитонина | сепсис | |
| · ↑ анти-PHLAR2 | идиопатическая мембранозная нефропатия | |
| Иммунофиксация белков крови и мочи | · ↑ легкие (каппа, лямбда), тяжелые цепи иммуноглобулинов · ↑ парапротеины Бенс-Джонса · | плазмаклеточные дискразии, миеломная болезнь, амилоидоз |
| Онкомаркеры | · ↑ СА 15-3; СА 19-9; СА 72-4; СА 125; РЭА; АФП; Cyfra 21-1; NSE RackPack; белок S 100, ПСА; | паранеопластическая нефропатия |
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне: см. амбулаторный уровень.
Диагностический алгоритм:
Перечень основных диагностических мероприятий
· биопсия почки;
· морфологическая диагностика биоптата ткани почки:
a) световая микроскопия: гистохимия с окраской PAS, по Массону трихром, серебрение по Джонсу, Конго-красный на амилоид;
b) иммуногистохимия с набором реагентов первичных антител и вторичных антител меченных пероксидазой хрена (CD);
c) иммунофлюоресценция с набором реагентов первичных антител меченных флюорохромом;
· общий анализ крови – до и после биопсии почки;
· общий анализ мочи – до и после биопсии почки;
· суточная протеинурия или протеин/креатининовый, альбумин/креатининовый коэффициенты;
· УЗИ почек – после биопсии;
· коагулограмма.
Дифференциальный диагноз
| Признак | Нефротический синдром | Цирроз печени | Застойная ХСН |
| Начало заболевания | С появления отеков на лице, на ногах (дни, недели). Может принимать волнообразное течение с эпизодами спонтанного схождения отеков | С постепенного появления асцита | Постепенное нарастание отеков на нижних конечностях (месяцы, годы) |
| Жалобы | Появление отеков | Увеличение объема живота, кровоточивость десен | Одышка, утомляемость |
| Анамнез | Может быть связь с переохлаждением, приемом НПВП, героина, пеницилламина, препаратов золота, висмута, вакцинацией. При вторичном НС – системные заболевания | Наличие вирусного гепатита – В, С, злоупотребление алкоголем | Длительная АГ, ИБС, перенесенный ИМ, ОНМК |
| Отеки | Мягкие, от минимальных до анасарки, легко перемещающиеся в зависимости от положения тела | Преимущественно асцит | Плотные, на нижних конечностях с трофическими изменения кожи |
| Артериальное давление | N (50%), иногда гипотония | Нормальное или склонность к гипотонии | Чаще повышенное, реже гипотония |
| Наследственность | Не отягощена | Не отягощена | Отягощена по АГ, СД, ожирению. Случаи внезапной смерти в семье |
| Протеинурия | Более 3,5 г/сут | Не характерна или минимальная | от минимальной до нефротического уровня |
| Гиперазотемия | Транзиторная на фоне активности НС, нарастает в зависимости от срока давности болезни | При развитии гепато-ренального синдрома, чаще при преренальной ОПП | Зависит от срока давности болезни и момента диагностики. Может быть исходная ХБП (гипертоническая /диабетическая нефропатия) |
| Биохимический анализ крови | Гипопротеинемия, гипоальбуминемия, гиперхолестеринемия | Гипопротеинемия, гипоальбуминемия, Возможны Гиперферментемия (АЛТ, АСТ, ГГТП), гипербилирубинемия | Возможна гиперхолестеринемия |
| Общий анализ крови | Ускоренное СОЭ, при аутоиммунных заболеваниях может быть анемия, тромбоцитопения, лейкопения | Тромбоцитопения | Сгущение крови: повышение гематокрита, снижение СОЭ |
| Коагулограмма | Может быть склонность к гиперкоагуляции | Гипокоагуляция (снижение ПТИ) | Не изменена или склонность к гиперкоагуляции |
| ЭхоКГ | Не характерны изменения | Не характерны изменения | Снижение ФВ |
| ЭКГ | Не характерны изменения | Не характерны изменения | Признаки ГЛЖ |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Аторвастатин (Atorvastatin) |
| Валсартан (Valsartan) |
| Гепарин натрия (Heparin sodium) |
| Гидрохлоротиазид (Hydrochlorothiazide) |
| Индапамид (Indapamide) |
| Кальция карбонат (Calcium carbonate) |
| Кандесартан (Candesartan) |
| Лизиноприл (Lisinopril) |
| Лозартан (Losartan) |
| Метилпреднизолон (Methylprednisolone) |
| Микофеноловая кислота (Микофенолата мофетил) (Mycophenolic acid (Mycophenolate mofetil)) |
| Надропарин кальция (Nadroparin calcium) |
| Омепразол (Omeprazole) |
| Периндоприл (Perindopril) |
| Преднизолон (Prednisolone) |
| Рамиприл (Ramipril) |
| Ритуксимаб (Rituximab) |
| Розувастатин (Rosuvastatin) |
| Симвастатин (Simvastatin) |
| Спиронолактон (Spironolactone) |
| Торасемид (Torasemide) |
| Фозиноприл (Fosinopril) |
| Фуросемид (Furosemide) |
| Циклоспорин (Cyclosporine) |
| Циклофосфамид (Cyclophosphamide) |
| Эноксапарин натрия (Enoxaparin sodium) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
· достижение полной или частичной ремиссии;
· ликвидация экстраренальных симптомов (АГ, отеки) и осложнений (электролитные нарушения, инфекции, нефротический криз).
· замедление прогрессирования ХБП и отдаление ее терминальной стадии (диализ, трансплантация почки);
Немедикаментозное лечение:
Режим:
Немедикаментозное лечение:
· режим III;
· постельный при тяжелом состоянии пациента и наличии осложнений
· дозированная физическая активность по 30 минут 5 раз в неделю.
· отказ от курения;
· отказ от алкоголя;
Диета:
· сбалансированная, адекватное введение белка (1,5-2г/кг), калораж по возрасту;
· при наличии отеков и АГ – ограничение употребления натрия хлорид (поваренной соли) 2 поверхности тела, 1 раз в неделю, всего №4, внутривенно, капельно после премедикации [УД-В].
При стероид-резистентности рекомендуется проведение повторной биопсии (так как не исключается трансформация в ФСГС).
При персистирующем НС несмотря на проводимую иммуносупрессивную терапию, должны назначаться иАПФ или БРА, диуретики (петлевые + тиазидоподобные + антагонисты альдостерона), статины, антикоагулянты (низкомолекулярные гепарины) для профилактики тробоэмболических осложнений.
Лечение очаговых и сегментарных гломерулярных повреждений (ФСГС). ФСГС бывает первичным и вторичным. Поэтому необходимо внимательно собрать анамнез и провести дополнительные исследования для поиска / исключения ФСГС, ассоциированного с ВГ-В, С, с ВИЧ и другими состояниями.
При установлении ФСГС в иммуносупрессивной терапии не нуждаются (Уровень 2В):
· пациенты с диагностированной ФСГС, нормальной функцией почек и протеинурией менее 3,0г/сут (существует возможность спонтанной ремиссии);
· пациенты со сниженной функцией почек и с протеинурией менее 3,0г/сут (не исключается, что эти пациенты к моменту диагностики ФСГС имеют снижение уровня протеинурии по сравнению с предыдущим недиагностированным периодом). [12].
Пациентам без противопоказаний к стероидной терапии назначается Метилпреднизолон или Преднизолон (Уровень 1А) в дозе 1мг/кг/сут (максимум 80мг/сут), внутрь. Длительность приема и начало снижения дозы зависят от скорости достижения полной или частичной ремиссии. Пациентам с сопутствующими заболеваниями (тяжелый остеопороз, диабет, ожирение) инициальную терапию мы рекомендуем начинать с комбинации (Уровень 2В) низкой дозы Преднизолона (0,15-0,20мг/кг/сут, максимум 15мг/сут) + Циклоспорин (2-4мг/кг/сут, разделенных на 2 приема) или Такролимус (4мг/сут, внутрь, разделенных на 2 приема). Целевой уровень концентрации С0 циклоспорина в сыворотке крови 100-175нг/мл, такролимуса 4-7нг/мл. 13.
При СКФ 4г/сут.
Иммуносупрессивная терапия включает чередование кортикостероидов (преднизолон 0,5мг/кг/сут или метилпреднизолон 0,4мг/кг/сут) в месяцы 1, 3, 5, начиная с пульс-терапии в начале каждого месяца + циклофосфамид в дозе 2-2,5мг/кг/сут, внутрь, в месяцы 2, 4, 6. Альтернативой являются ингибиторы кальцинейрина (циклоспорин или такролимус, дозировки как и при ФСГС) в сочетании с минимальной дозой преднизолона (метилпреднизолона). ЦФ предпочтителен в случаях снижения СКФ 1,0г/сут, повышения креатинина крови и морфологических признаках активности (пролиферативные и некротизирующие изменения клубочков) при биопсии 24.
Лечение диффузного мезангиокапиллярного гломерулонефрита (мембранопролиферативный гломерулонефрит – МПГН).
Лечение первичного заболевания (гепатиты В и С). При МПГН 1 типа используют длительное лечение преднизолоном в альтернирующем режиме (30-60 мг/м2 / 48 час). В некоторых исследованиях показана эффективность лечение микофенолатом мофетил. 39.
Лечение отеков. Диуретики назначают при значительных отеках (назначение кортикостероидов обычно приводит к восстановлению диуреза на 5-10 день). Диуретики не назначают при рвоте, диарее, гиповолемии.
Другие медикаменты:
· антациды или блокаторы протонной помпы при появлении гастроинтестинальных симптомов.
· карбонат кальция (250-500мг/сут) длительно необходим, если терапия преднизолоном продолжается более 3 месяцев [УД-В] [15].
· обычно нет необходимости коррекции гиперлипидемии у стероидчувствительных пациентов, так как она купируется после наступления ремиссии.
*при возникновении инфекционных осложнений, лечение проводится согласно рекомендациям соответствующих клинических протоколов диагностики и лечения.
При наличии varicella zoster однократное введение иммуноглобулина 400мг/кг, внутривенно ацикловир (1500мг/м2/сут) 3 дня или внутрь 80мг/кг/сут 7-10 дней [16].
Тромбозы, имеется риск венозных, редко артериальных тромбозов. Применяются низкомолекулярные гепарины подкожно в течение длительного времени [17].
Артериальная гипертензия: иАПФ, блокаторы кальциевых каналов, β-блокаторы [18].
Гиповолемический шок бывает при назначении диуретиков, особенно когда имеется септицемия, диарея, рвота. Гиповолемический шок можно предположить при наличии разной интенсивности болей в животе, гипотензии, тахикардии, ознобе, в крови повышены уровни гематокрита, мочевины и мочевой кислоты. Восстанавливается путем срочных инфузий физиологических растворов из расчета 15-20мл/кг 20-30 минут, можно повторно. Инфузия 10% раствора альбумина (10мл/кг) или 20% раствора (0,5-1г/кг) при отсутствии эффекта после двух болюсов физ. раствора.
Побочные эффекты кортикостероидов: повышенный аппетит, задержка роста, риск инфекций, гипертензия, деминерализация костей, повышение глюкозы крови, катаракта
Перечень основных лекарственных средств:
Нефропротективная терапия – ингибиторы ангиотензин-превращающего фермента
| Препараты | Разовая доза | Кратность введения |
| Лизиноприл Рамиприл Фозиноприл Периндоприл | 5 – 10 мг 5 – 10 мг 5 – 10 мг 2,5 – 5 мг | 1- 2 раза 1- 2 раза 1- 2 раза 1- 2 раза |
| Препараты | Разовая доза | Кратность введения |
| Лозартан Валсартан Кандесартан | 50-100 мг 80-160 мг 8 – 16 мг | 1-2 раза 1-2 раза 1-2 раза |
| Препараты | Разовая доза | Кратность введения |
| Метилпреднизолон Преднизолон Циклоспорином-А Циклофосфамид Мофетила микофенолат Микофеноловая кислота | 0,6-0,8мг/кг/сут 0,5-1мг/кг/сут 3мг/кг/сут 2-2,5мг/кг/сут 750-1000 мг 540-720мг | Утром в течение 6-8 недель Утром в течение 6-8 недель 2 раза в день 1 раз в день 2 раза в день |
| Препараты | Разовая доза | Кратность введения |
| Петлевые: фуросемид торасемид Тиазидоподобные: гипотиазид индапамид Антагонисты альдостерона спиронолактон | 1-3мг/кг/сут 5-10 мг |
12,5-25мг/сут
1 раз
| Препараты | Разовая доза | Кратность введения |
| Гепарин натрия Надропарин кальция Эноксапарин натрия | 2500-5000 МЕ 1000-5000 МЕ 1000-5000 МЕ | 1-2 раза в день 1-2 раза в день 1-2 раза в день |
| Препараты | Разовая доза | Кратность введения |
| Розувастатин Симвастатин Аторвастатин | 10-20 мг 10-20 мг 10-20 мг | 1 раз в день 1 раз в день 1 раз в день |
Перечень дополнительных лекарственных средств:
· ритуксимаб – доза 375мг/м 2 поверхности тела, 1 раз в неделю, всего №4, внутривенно;
· альбумин 10 % 200 мл, 20% 100 мл по потребности;
· антациды: Омепразол (Эзомепразол) 20 мг 2 раза в день;
· карбонат кальция 250-500 мг/сут.
Показания для консультации специалистов:
· онколога – при подозрении на паранеопластическую нефропатию;
· фтизиатра – при подозрении на специфический процесс;
· ревматолога – при подозрении на системное заболевание;
· окулиста – для осмотра глазного дна;
· хирурга – при нефротических кризах для исключения острой хирургической патологии;
· гепатолога – при HBV-, HCV-ассоциированных гломерулонефритах;
· невролога – при подозрении на нейролюпус, системный васкулит;
· гематолога – при подозрении на миеломную болезнь, болезнь легких цепей;
· инфекциониста – при длительной лихорадке, инфекциях.
Профилактические мероприятия
Мониторинг состояния пациента: индивидуальная карта наблюдения пациента.
Индикаторы эффективности лечения:
· достижение полной/частичной ремиссии нефротического синдрома (купирование/уменьшение отеков, уменьшение протеинурии до 0,5 г/сутки вплоть до исчезновения протеинурии);
· замедление прогрессирования хронической болезни почек (стабильный уровень креатинина);
· отсутствие инфекционных и тромботических осложнений;
· уменьшение/отмена преднизолона.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: оценка состояния с физикальным обследованием – измерение АД, ЧСС, аускультация.
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи (смотреть клинические протоколы по соответствующим нозологиям):
· лечение острой сердечной недостаточности (отек легких);
· купирование гипертонического, нефротического криза;
· диуретики при наличии перегрузки жидкостью.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: см. амбулаторный уровень.
Немедикаментозное лечение: см. амбулаторный уровень.
Медикаментозное лечение: см. амбулаторный уровень.
Другие виды лечения:
Гемодиализ, изолированная ультрафильтрация показаны при почечной недостаточности острого периода с развитием симптомов:
· гиперкалиемия > 6,5ммоль/л;
· гипергидратация резистентная к диуретической терапии и риском развития отека легких;
· метаболический ацидоз, рН 30ммоль/л)
до выхода из критического состояния пациента.
Плазмаферез при ГУС, ТМА, системных васкулитах с повышением креатинина сыворотки крови > 500мкмоль/л, при криоглобулинемии, множественной миеломе, синдроме Гудпасчера – через день в течение 2-х недель непрерывным методом, с заменой 100% плазмы альбумином 10%.
Показания для консультации специалистов: см. амбулаторный уровень
Показания для перевода в отделение интенсивной терапии и реанимации:
· нефротический криз;
· острая сердечно-сосудистая и дыхательная недостаточность;
· острый ДВС синдром и другие виды коагулопатии при нефротическом синдроме;
· прогрессирующая острая почечная недостаточность на фоне нефротического синдрома;
· тяжесть состояния (олигоурия, азотемия, отеки);
· осложненная экстраренальная патология (гипертонический криз, острое нарушение мозгового кровообращения, острая сердечная и/или печеночная недостаточность, сепсис и т.д.).
Индикаторы эффективности лечения: см. амбулаторный уровень.
Госпитализация
Плановая госпитализация:
· дебют НС – для поиска возможных причин НС и верификации морфологического варианта поражения почек с последующим подбором этиотропной / патогенетической терапии;
· резистентность к стандартной иммуносупрессивной терапии
Экстренная госпитализация:
· рецидив НС – для лечения рецидива и коррекции иммуносупрессивной терапии;
· осложнения – нефротический криз, инфекционные, тромботические, прогрессирующая почечная недостаточность;
· быстрое прогрессирование почечной недостаточности согласно критериям острого почечного повреждения (смотрите КП «Острая почечная недостаточность»)
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе
| АГ | артериальная гипертензия |
| АНА | антинуклеарные антитела |
| АНЦА | антинейтрофильные цитоплазматические антитела |
| БКК | блокаторы кальциевых каналов |
| БРА | блокаторы рецепторов ангиотензина |
| иАПФ | ингибиторы ангиотензинпревращающего фермента |
| ИГХ | иммуногистохимия |
| ИКН | ингибиторы кальцинейрина |
| ИФ | иммунофлюоресценция |
| МКБ | международная классификация болезней |
| МН | мембранозная нефропатия |
| МНО | международное нормализованное отношение |
| МПГН | мембранопролиферативный гломерулонефрит |
| НМГ | низкомолекулярные гепарины |
| НС | нефротический синдром |
| ОПП | острое почечное повреждение |
| ПМР | пузырно-мочеточниковый рефлюкс |
| ПТИ | протромбиновый индекс |
| РКИ | рандомизированные клинические исследования |
| СД | сахарный диабет |
| СОЭ | скорость оседания эритроцитов |
| УЗИ | ультразвуковое исследование |
| ФСГС | фокально-сегментарных гломерулосклероз |
| ХБП | хроническая болезнь почек |
| ХСН | хроническая сердечная недостаточность |
| ЭКГ | электрокардиограмма |
| ЭМ | электронная микроскопия |
Список разработчиков протокола с указанием квалификационных данных:
1) Туребеков Думан Кажибаевич – доктор медицинских наук, доцент, врач-нефролог первой категории, заведующий отделением нефрологии и терапии ГКП на ПХВ «Городская больница №1» акимата г.Астана, главный нефролог управления здравоохранения г. Астана;
2) Гайпов Абдужаппар Эркинович – кандидат медицинских наук, ассоциированный профессор, врач-нефролог первой категории, руководитель отдела экстракорпоральной гемокоррекции АО «Национальный научный медицинский центр», генеральный секретарь РОО «Общество нефрологов, врачей диализа и трансплантологов»;
3) Худайбергенова Махира Сейдуалиевна – главный эксперт по клинической фармакологии АО «Национальный научный центр онкологии и трансплантологии».
Указание на отсутствие конфликта интересов: нет.
Список рецензентов: Сейсембеков Тельман Зейнулович – доктор медицинских наук, профессор кафедры внутренних болезней №2, АО «Медицинский университет Астана».
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Соотношение кодов МКБ-10 и МКБ-9